Anamnesi
Signora di 34 anni (impiegata) che presenta da qualche settimana algoparestesie al collo-spalla dx con irradiazione a tutto l’arto superiore dx (in territorio di C7-C8 preferibilmente, ma anche in C5-C6). I disturbi sono frequenti di notte, sì da risvegliarla ed obbligarla ad alzarsi.
L’obiettività evidenzia:
- Nulla apparentemente ai nervi cranici; non alterazioni dei riflessi osteo-tendinei, né deficit sensitivo-motori agli arti superiori e inferiori;
- Rachide cervicale e spalla dx: nulla da segnalare.
- Test di Adson positivo a dx.
Diagnosi: “ Sindrome dell’egresso toracico dx”.
Commenti
Trattasi di un caso che fa seguito a quello dello scorso mese e proposto ( in un percorso di continuità educazionale) per illustrare alcuni quadri clinici della cosiddetta “sindrome spalla-collo”, realtà clinica ormai accettata che include parecchie patologie di non sempre facile inquadramento (discopatia cervicale e artrosi interapofisaria con o senza radicolopatia; plessopatie brachiali, patologie della spalla, dolore miofasciale, etc).
Nel contesto delle plessopatie brachiali può essere compresa la sindrome dell’egresso toracico (thoracic outlet syndrome o TOS), di non infrequente riscontro nella pratica fisiatrica, i cui sintomi sono conseguenti alla irritazione/compressione del plesso brachiale (soprattutto inferiore) e/o della arteria e vena succlavia nella regione dello “sbocco” toracico (vedansi slides).
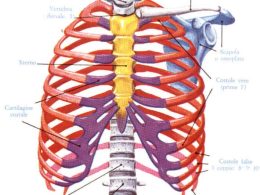
Cenni anatomici
Il cosiddetto “sbocco” od “egresso” toracico comprende alcune aree che i vasi ed i tronchi inferiori del plesso brachiale attraversano per passare dalla regione cervico-toracica all’ascella. Si distinguono almeno tre spazi ristretti di potenziale “intrappolamento” nervoso o vascolare: a) spazio fra i muscoli scaleno anteriore e scaleno medio; b) spazio costo-clavicolare, delimitato anteriormente dalla clavicola, postero-medialmente dalla prima costa e postero-lateralmente dal margine superiore della scapola; c) spazio posto tra il processo coracoide della scapola ed il tendine del piccolo pettorale.
Clinica
Si distinguono tre forme cliniche di TOS: forma neurogenica (interessamento del plesso brachiale), assai frequente (90% dei casi); forma vascolare (interessamento dei vasi); forma mista (neurogena e vascolare).
La forma vascolare può essere distinta in: venosa (VTOS), conosciuta come sindrome di Paget-Schröetter, e arteriosa (ATOS).
I sintomi neurogeni consistono in dolore e parestesie ( nel 90-95% dei casi), senso di peso e facile faticabilità dell’arto, deficit occasionale di forza ed ipotrofia dell’eminenza ipotenare e dei muscoli interossei nel 5-10%. L’insorgenza del dolore è solitamente insidioso e frequentemente coinvolge il collo irradiandosi alla spalla e all’arto omolaterale. Le algoparestesie potrebbero essere esacerbate dallo sforzo fisico, dalla postura e dalla iperestensione del collo; esse, inoltre, possono essere più frequenti durante la notte…
L’esame obiettivo è spesso negativo. Il trofismo muscolare, raramente interessato, è solitamente riferibile alle aree innervate da nervo ulnare. Più raramente è presente dolore nella regione deltoidea ( irritazione di C5 e C6), eccezionalmente il dolore è atipico, coinvolgente la parete toracica anteriore e l’area parascapolare ( pseudo-angina).
I sintomi vascolari includono: pallore, debolezza e dolore diffuso all’arto interessato, soprattutto alla mano.
La VTOS e la ATOS sono dovute alla occlusione/ostruzione della vena o della arteria succlavia con formazione di trombo e possibile embolia.
Diagnosi
La diagnosi non è sempre agevole sia per la aspecificità dei sintomi ( che possono essere causati anche da altre patologie) sia per il non infrequente riscontro anamnestico di pregressi traumatismi distorsivi del rachide cervicale o di alterazioni posturali.
La valutazione clinica si basa per lo più sulla ricerca della riduzione o scomparsa del polso radiale e la riproduzione di sintomi; classicamente si basa sulle seguenti manovre:
- Test di Adson
Questa manovra mette in tensione i muscoli scaleni anteriore e medio, facendo diminuire lo spazio tra i loro ventri ed esacerbando ogni compressione pre-esistente sull’arteria succlavia e il plesso brachiale.
Il paziente viene invitato ad iperestendere il collo e a ruotare la testa verso il lato affetto.
Il test è positivo quando l’esaminatore accerta la diminuzione o la scomparsa del polso radiale (con o senza comparsa dei sintomi algoparestesici).
- Manovra di Gowan Welinsky
Si richiede una inspirazione profonda (contrazione dello scaleno) con attenuazione del polso radiale.
- E’ preferibile associare i due test: trattenere il respiro, iperestendere il collo e ruotare la testa verso il lato affetto.
- Manovra di Wright
Si richiede una iperabduzione del braccio che, procurando una compressione del fascio vascolo-nervoso sotto l’inserzione tendinea del piccolo pettorale sul processo coracoideo, determina l’attenuazione del polso e/o la comparsa dei sintomi.
Ovviamente è necessaria una accurata valutazione neurologica che può evidenziare i larvati deficit sensitivo-motori eventualmente presenti e una possibile “tenderness” a livello del plesso brachiale, escludendo eventuali altre patologie abbastanza comuni (radicolopatia cervicale, sindromi da intrappolamento dei nervi ulnare e mediano, etc).
Una radiografia può evidenziare la presenza di una costa cervicale e/o di una mega-apofisi trasversa della 7a VC.
In caso di sospetta VTOS o ATOS, si consiglia una urgente valutazione del chirurgo vascolare.
Trattamento
Il trattamento consigliato è sempre conservativo inizialmente.
Consiste in
- appropriati esercizi finalizzati a migliorare la postura rinforzando i romboidi ed i trapezi;
- evitare l’iperabduzione delle spalle (vedasi bibliografia).
Trattamenti farmacologici specifici per la forma neurogena sono simili a quelli invocati per le patologie neurologiche periferiche.
Bibliografia
- Klaassen Z, Sorenson E, Tubbs RS, Arya R, Meloy P, Shah R, Shirk S, Loukas M. Thoracic outlet syndrome: a neurological and vascular disorder. Clin Anat 2014 Jul; 27(5):724-32
- Nichols AW. Diagnosis and management of thoracic outlet syndrome. Curr Sports Med Rep 2009 Sep-Oct;8(5):240-9
- Ozoa G, Alves D, Fish DE. Thoracic outlet syndrome. Phys Med Rehabil Clin N Am 2011 Aug;22(3):473-83
- Novak CB, Mackinnon SE. Thoracic outlet syndrome. Orthop Clin North Am 1996 Oct;27(4)747-62
- Nashel DJ. Entrapment neuropathies. In: Klippel JH, Dieppe PA (eds). Rheumatology, Mosby 1994, 5:19.1-3
- Kenneth F, Smith BS. The thoracic outlet syndrome: a protocol of treatment. J Orth Sports Phys Ther 1979:89-99
- Vermuri C, McLaughlin LN, Abuirqeba AA, Thompson RW. Clinical presentation and management of arterial thoracic outlet syndrome. J Vasc Surg 2017 May;1429-39
- Povlsen B, Belzberg A, Hansson T, et al. Treatment for thoracic outlet syndrome. Cochrane Database Syst Rev. 2010 Jan; (1):CD007218